La relazione tra menopausa e l’osteoporosi
Menopausa e carenza estrogenica
La menopausa è un processo fisiologico che segna la fine del periodo fertile nella donna ed è definita dalla cessazione definitiva delle mestruazioni e dell’ovulazione. Dal punto di vista endocrino, la menopausa è caratterizzata da una riduzione degli estrogeni, ormoni fondamentali per il mantenimento dell’omeostasi ossea.
Questa carenza estrogenica rappresenta il principale fattore dell’osteoporosi post-menopausale, una delle condizioni più diffuse nella popolazione femminile adulta.
Ruolo degli estrogeni nel rimodellamento osseo
Gli estrogeni svolgono un ruolo cruciale nel bilanciamento tra le due principali componenti del rimodellamento osseo:
-
osteoclasti, responsabili del riassorbimento osseo
-
osteoblasti, impegnati nella formazione di nuovo tessuto osseo
Il calo estrogenico tipico della menopausa altera questo equilibrio fisiologico, determinando un aumento dell’attività osteoclastica e una riduzione relativa dell’attività osteoblastica. Questo squilibrio è ulteriormente amplificato dall’incremento di citochine pro-infiammatorie, che risultano innalzate nelle donne nel periodo post-menopausale e contribuiscono alla progressiva perdita di massa ossea.
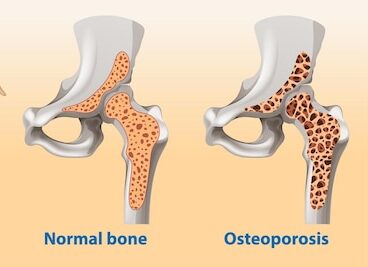
Perdita di densità ossea nella perimenopausa
La riduzione della densità minerale ossea (BMD) non è un evento improvviso, ma inizia già durante la perimenopausa, circa un anno prima dell’ultimo ciclo mestruale.
La fase più critica si colloca nei primi 1-3 anni dopo la menopausa, periodo in cui la perdita ossea può raggiungere tassi fino al 5% annuo, soprattutto a carico dell’osso trabecolare, metabolicamente più attivo e più sensibile rispetto all’osso corticale.
Questa rapida perdita di densità ossea spiega l’elevata incidenza di osteopenia e osteoporosi nelle donne in post-menopausa: si stima che oltre il 30–50% delle donne sviluppi una riduzione clinicamente significativa della massa ossea.
La conseguenza clinica più rilevante dell’osteoporosi post-menopausale è l’aumento del rischio di fratture da fragilità, in particolare a carico di: femore o vertebre aumenta e ha conseguenze significative sulla qualità di vita e sui costi sanitari.
Quando ricorrere al trattamento farmacologico
Secondo le linee guida italiane ed europee, il trattamento farmacologico è indicato in presenza di:
- T-score ≤ –2,5
-
fratture vertebrali o femorali pregresse
-
elevato rischio di frattura
L’efficacia del trattamento va monitorata tramite DEXA scan ogni 1–2 anni, valutando il cambiamento del BMD e il rischio di fratture
In conclusione, la relazione tra menopausa e osteoporosi è strettamente legata alla carenza estrogenica, che altera il rimodellamento osseo e accelera la perdita di densità.
Il rischio di osteoporosi e di fratture aumenta proporzionalmente al tempo trascorso dalla menopausa. Un approccio integrato, basato su stili di vita salutari, integrazione nutrizionale e terapie farmacologiche personalizzate, rappresenta la strategia più efficace per la prevenzione e il trattamento dell’osteoporosi post-menopausale.